Le sommeil : un fondement biologique de la régénération et variable clé en massothérapie
Le sommeil occupe près du tiers de notre existence, et pourtant, il demeure souvent sous-estimé dans l’évaluation globale de la santé. Longtemps considéré comme un simple état de repos, il est aujourd’hui reconnu comme un processus neurobiologique actif, essentiel à la survie, à la régulation émotionnelle, à la récupération tissulaire et à la modulation de la douleur. Pour les professionnels de la massothérapie, comprendre les mécanismes du sommeil ne relève pas d’un intérêt périphérique : il s’agit d’un élément central dans l’analyse des douleurs persistantes, de la récupération musculaire et de la réponse au soin.
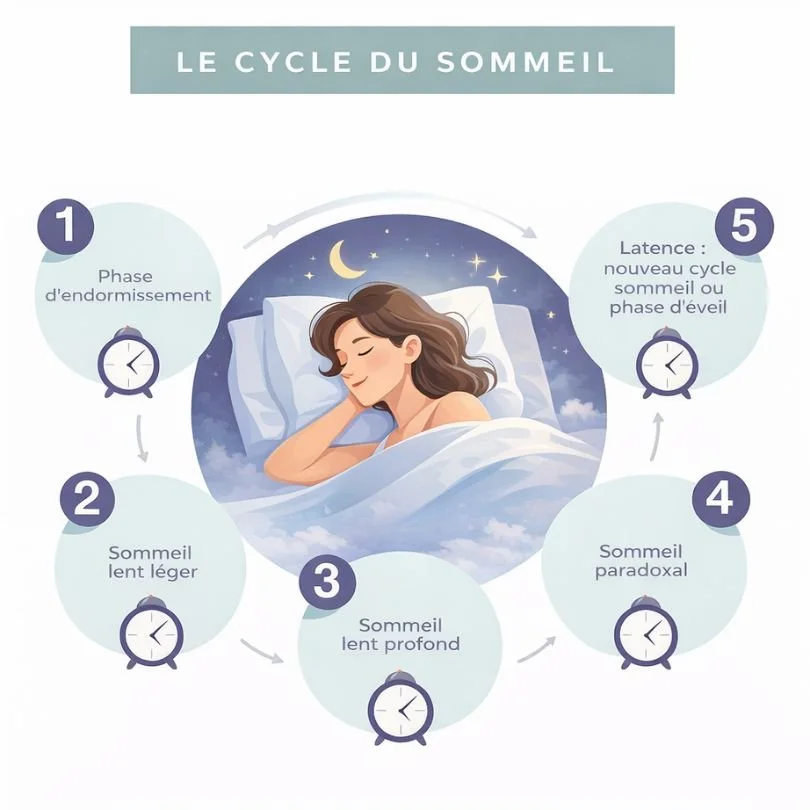
Biologiquement, le sommeil correspond à un état organisé du cerveau, rythmé par une alternance de phases distinctes. Il se divise en deux grands états : le sommeil non paradoxal (NREM) et le sommeil paradoxal (REM). Le sommeil NREM comprend plusieurs stades, dont le plus profond — le sommeil à ondes lentes — est particulièrement déterminant pour la récupération physique. C’est durant cette phase que la sécrétion d’hormone de croissance augmente, favorisant la réparation des tissus, la synthèse protéique et la régénération musculaire. Le sommeil paradoxal, quant à lui, est associé à l’intégration des apprentissages, à la consolidation de la mémoire et à la régulation des émotions.
Ces cycles se répètent environ toutes les quatre-vingt-dix minutes au cours de la nuit. Une architecture du sommeil équilibrée permet donc une alternance harmonieuse entre récupération corporelle et intégration neuropsychologique. Toute fragmentation ou réduction de ces cycles peut altérer ces fonctions essentielles.
Le sommeil est étroitement lié aux rythmes circadiens,
ces oscillations biologiques d’environ vingt-quatre heures régulées par une horloge interne située dans l’hypothalamus. Cette horloge synchronise la production de mélatonine, module la sécrétion de cortisol, influence la température corporelle et régule les états de vigilance. L’exposition à la lumière naturelle constitue le principal synchronisateur de ce système. À l’inverse, l’exposition prolongée aux écrans en soirée, le stress chronique ou les horaires irréguliers peuvent perturber cet équilibre et entraîner une désynchronisation biologique, avec des répercussions directes sur la qualité du sommeil.
Du point de vue clinique
Du point de vue clinique, l’importance du sommeil dépasse largement la simple sensation de fatigue. Les recherches en neurosciences et en physiologie démontrent qu’un déficit de sommeil modifie la perception de la douleur. Des études publiées dans le Journal of Pain et la revue Sleep ont montré que la privation de sommeil diminue le seuil nociceptif et augmente la sensibilité aux stimuli douloureux. La relation est bidirectionnelle : la douleur perturbe le sommeil, et le manque de sommeil amplifie la douleur. Cette interaction est particulièrement pertinente en massothérapie, où plusieurs clients consultent pour des douleurs musculosquelettiques chroniques.
Le sommeil influence également les processus inflammatoires. Un repos insuffisant est associé à une élévation de marqueurs inflammatoires tels que l’interleukine-6 et la protéine C-réactive. Cette inflammation de bas grade peut contribuer au maintien de tensions musculaires persistantes et ralentir la récupération après un traitement. Par ailleurs, le déficit de sommeil affecte la régulation émotionnelle. Les travaux de Yoo et collaborateurs ont démontré qu’une nuit de privation augmente la réactivité de l’amygdale — centre de traitement des émotions — tout en diminuant le contrôle du cortex préfrontal. Il en résulte une irritabilité accrue, une moins bonne tolérance au stress et une perception amplifiée de l’inconfort.
À l’inverse, un sommeil de qualité soutient l’immunité, favorise l’équilibre hormonal et optimise la récupération neuromusculaire. Durant le sommeil profond, l’activation parasympathique domine, permettant une diminution de la fréquence cardiaque et une régulation du tonus musculaire. Ce contexte physiologique est propice à la réparation tissulaire. Il n’est donc pas surprenant que les individus bénéficiant d’un sommeil adéquat répondent plus favorablement aux interventions thérapeutiques.
Dans cette perspective, intégrer des questions sur le sommeil dans le questionnaire santé devient une démarche clinique pertinente. La qualité du sommeil fournit des indices précieux sur la capacité du corps à se régénérer, sur le niveau d’inflammation systémique et sur la sensibilité potentielle à la douleur. Un client qui dort mal peut nécessiter une approche plus progressive, une fréquence de traitement adaptée ou une collaboration interdisciplinaire.
La massothérapie elle-même peut contribuer à améliorer la qualité du sommeil.
En favorisant la dominance du système nerveux parasympathique et en réduisant le stress perçu, le toucher thérapeutique peut faciliter l’endormissement et améliorer la profondeur du repos nocturne. Des recherches en thérapies complémentaires, notamment celles recensées par Tiffany Field, suggèrent que le massage peut diminuer les niveaux de cortisol et soutenir une meilleure architecture du sommeil.
En définitive, le sommeil constitue un déterminant biologique majeur de la santé globale. Il influence la douleur, la récupération musculaire, l’équilibre émotionnel et la réponse immunitaire. Pour le massothérapeute, il ne s’agit pas d’un facteur secondaire, mais d’une variable fondamentale à considérer dans toute démarche d’évaluation et de suivi. Comprendre le sommeil, c’est reconnaître que la régénération ne dépend pas uniquement de l’intervention thérapeutique, mais aussi de la capacité du corps à entrer, chaque nuit, dans cet état complexe et indispensable qu’est le repos réparateur.